En Afrique de l’Est, y compris au Burundi, l’hémophilie ne tue pas seulement en tant que maladie, mais aussi par l’absence de diagnostic, le manque de médicaments et la dépendance aux dons internationaux. Alors que les perturbations climatique fragilisent la chaîne du froid indispensable aux traitements, cette pathologie rare devient le révélateur des vulnérabilités sanitaires régionales. Pour les familles, chaque saignement imprévu peut tourner au drame, exposant enfants et adultes à des complications graves, des handicaps durables et une précarité économique profonde.
Par Ferdinand Mbonihankuye
« L’hémophilie est un trouble héréditaire de la coagulation du sang causé par un déficit en facteurs de coagulation », explique le Dr Stella Rwezaula, hématologue consultante à l’hôpital national Muhimbili et chargée de cours à l’Université Muhimbili des Sciences de la santé et des sciences connexes (Muhas) à Dar es-Salaam, en Tanzanie. Présidente de la Société d’hémophilie de Tanzanie. C’était lors d’un entretien téléphonique sur les défis médicaux et structurels que pose cette maladie rare dans la région.
« Le principal symptôme est un saignement prolongé qui ne s’arrête pas sans traitement », poursuit-elle. Pour les familles, tout commence souvent par une période de confusion : un enfant qui saigne plus longtemps que prévu, un adolescent dont les genoux enflent douloureusement après de petits chocs, ou un patient dont les saignements reviennent à plusieurs reprises après une extraction dentaire.
Une maladie ni africaine ni européenne
En Afrique de l’Est, l’hémophilie est parfois décrite comme une maladie « étrangère » ou importée. Cette idée est médicalement infondée. « L’hémophilie touche tous les pays de la même manière. Elle ne choisit pas l’Afrique ou l’Europe », explique Dr Rwezaula.
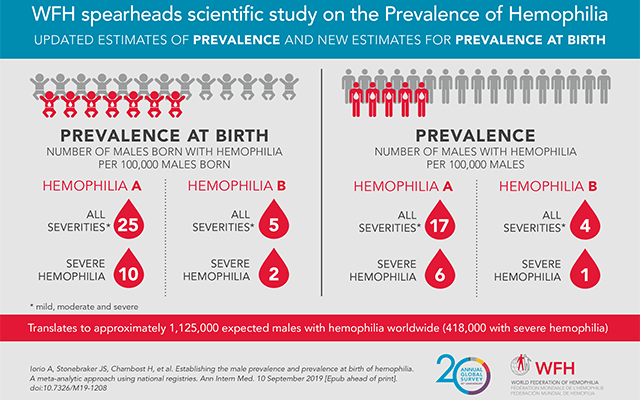
D’après la Fédération mondiale de l’hémophilie (WFH), environ une personne sur 10 000 vit avec la maladie dans le monde. L’hémophilie A, la plus fréquente, concerne un garçon sur 5 000 naissances masculines, tandis que la forme B touche environ un sur 25 000 à 30 000. Ces moyennes permettent d’estimer le nombre de cas théoriques dans la région, souvent bien supérieur aux chiffres enregistrés.
En Tanzanie, avec plus de 800 000 naissances par an d’après la Banque mondiale, environ 160 nouveaux cas d’hémophilie pourraient apparaître chaque année. Le Kenya, pays le plus peuplé de la région avec plus de 1,3 million de naissances annuelles, compterait plus de 250 nouveaux cas théoriques.
Dans les pays voisins, les ordres de grandeur sont plus modestes mais significatifs : le Rwanda (environ 350 000 naissances/an) et le Burundi (près de 300 000) pourraient chacun enregistrer 60 à 70 garçons hémophiles chaque année- — même si la plupart ne sont jamais diagnostiqués.
En réalité, les registres nationaux n’en recensent que quelques dizaines. Le rapport mondial 2023 de la Fédération mondiale de l’hémophilie mentionne moins de 200 patients identifiés en Tanzanie, moins d’une centaine au Kenya, et à peine quelques cas confirmés au Rwanda ou au Burundi.
Ce décalage alerte les médecins. « L’hémophilie est bien présente ici, mais invisible dans les statistiques », déplore le Dr Rwezaula. Manque de laboratoires spécialisés, coût du dépistage et méconnaissance de la maladie contribuent à cette invisibilité. Tant que le diagnostic restera un luxe, l’hémophilie continuera à être perçue comme une maladie lointaine – alors qu’elle est bien présente ici.
Une maladie génétique, mais pas exclusivement masculine
L’hémophilie est souvent décrite comme une « maladie masculine ». L’explication est génétique. « L’hémophilie touche principalement les hommes, car elle est portée par le chromosome X », explique Dr Rwezaula. Les hommes n’ont qu’un seul chromosome X : s’il porte le gène muté, la maladie se manifestera dans sa forme complète, faute de chromosome X de secours.

Les femmes possèdent généralement un chromosome X atteint et un chromosome X fonctionnel. Dans la plupart des cas, elles sont porteuses asymptomatiques. Mais elles ne sont pas totalement protégées. « Dans de rares cas, les femmes peuvent également être atteintes d’hémophilie si les deux chromosomes X sont mutés, ou si le second chromosome X est inactif. Le phénomène est connu sous le nom de lyonisation », précise le Dr Rwezaula.
Considérer la maladie comme « impossible » chez les femmes a des conséquences : des patientes présentant des symptômes hémorragiques peuvent être ignorées, mal diagnostiquées ou privées de soins spécialisés.
Une maladie qui détruit en silence
Le mécanisme médical de l’hémophilie est simple à expliquer, mais il est dévastateur dans la pratique. Lorsque l’organisme manque de facteurs de coagulation, les saignements ne s’arrêtent pas normalement après une blessure, une chirurgie ou même une procédure de routine.
« La circoncision peut mettre en danger la vie d’un garçon atteint d’hémophilie », affirme Dr Rwezaula. Elle précise que dans les formes légères, les saignements surviennent surtout après un traumatisme ou une opération. Dans les cas graves, ils peuvent apparaître spontanément. « Dans les cas d’hémophilie sévère, les patients peuvent saigner même sans blessure », ajoute-t-elle.
Plus préoccupant encore, les saignements ne sont pas toujours visibles. « Ils peuvent se réveiller avec des saignements dans les articulations ou les muscles », explique-t-elle. Les hémorragies internes peuvent être mortelles, notamment l’hémorragie intracrânienne. Le tractus gastro-intestinal et les voies urinaires peuvent également être touchés, auquel cas les patients vomissent du sang ou en présentent dans leurs selles ou leurs urines.
L’hémophilie n’est donc pas seulement une maladie de l’enfance. C’est une maladie chronique qui peut endommager progressivement l’organisme, notamment lorsque les saignements articulaires répétés provoquent des douleurs chroniques et des déformations.
Au Burundi, sa méconnaissance a déjà fait des victimes. Gilbert Niyonkuru, président de la Société burundaise des personnes atteintes d’hémophilie (Sobuh), en parle avec une gravité contenue. Son engagement est né d’un drame personnel.
« J’ai fait le tour de presque tous les hôpitaux du Burundi. Aucun professionnel de santé n’a pu me dire de quelle maladie mon enfant souffrait », raconte-t-il.
Pendant des mois, son fils présente des symptômes inexpliqués. Les consultations se multiplient, sans réponse claire. Les diagnostics hésitent, les traitements changent, mais l’état de l’enfant ne s’améliore pas. Face à l’impasse, le père décide de franchir la frontière.
Il se rend au King Faisal Hospital, à Kigali. Là, les médecins constatent un important hématome au dos, conséquence d’une ponction lombaire réalisée avant une opération crânienne. L’hypothèse d’un trouble de la coagulation est évoquée.
« Les médecins m’ont envoyé au Centre hospitalier universitaire de Kigali (CHUK) pour confirmer ou infirmer l’hypothèse », souligne -t-il.
A ce centre, le diagnostic tombe : hémophilie de type A. Un traitement est alors mis en place. Grâce à l’appui de l’Association rwandaise des hémophiles et du CHUK, l’enfant commence à recevoir des facteurs VIII, indispensables à la coagulation du sang. Mais, le soulagement reste fragile.
« Je devais transporter mon fils à Kigali chaque fois qu’il faisait un choc. Qu’il soit le matin ou le soir, qu’il pleuve ou qu’il fasse nuit, je devais traverser la frontière », détaille Niyonkuru.
Après de longues négociations, les médecins rwandais acceptent exceptionnellement de lui confier quelques flacons de facteurs de coagulation, conservés ensuite à l’hôpital de Muyinga. Une solution précaire, dépendante de la bonne volonté et des stocks disponibles.
Puis survient la pandémie de Covid-19. Les frontières se ferment. Les déplacements deviennent impossibles. « Les médecins ne pouvaient pas me laisser revenir avec des médicaments au Burundi », dit-il. Son fils meurt à l’âge de quatre ans.

En 2022, bouleversé par cette perte, Gilbert Niyonkuru fonde la Société burundaise des personnes atteintes d’hémophilie, Sobuh, officiellement agréée par le ministère burundais en charge de l’Intérieur.
Entre ignorance médicale et accusations mystiques
« Sans traitement, un patient peut se vider de son sang », avertit Dr Rwezaula. Lorsqu’un enfant continue de saigner après une blessure mineure, de nombreuses familles au Burundi et en Afrique de l’Est ne pensent pas à une maladie génétique rare. Elles pensent plutôt à la sorcellerie et à une malédiction.
À plusieurs centaines de kilomètres de Muyinga, au quartier Jabe à Bujumbura, Blandine Kabanegeye ne contredit pas ce constat. Elle revit les premières années de la maladie de son fils. Assise dans son salon, elle raconte une descente progressive vers l’incompréhension.
« Mon fils avait moins de six ans quand j’ai remarqué les premiers signes. Il avait des ecchymoses sur tout le corps. Ses genoux enflaient », se souvient-elle.
À l’hôpital, les médecins évoquent d’abord des infections sanguines. Des médicaments sont prescrits. Des conseils alimentaires sont donnés. Rien ne change. Trois mois plus tard, les symptômes réapparaissent, plus graves.

Un médecin propose alors une intervention chirurgicale pour retirer le liquide accumulé dans le genou. Mais, au bloc opératoire, les chirurgiens découvrent non pas du liquide, mais du sang. La plaie cicatrise mal. Les saignements persistent. L’état de l’enfant se détériore. « Le médecin ne savait pas vraiment ce que mon fils avait », dit-elle.
Autour d’elle, les explications prennent une autre tournure. Certains évoquent un mauvais sort. D’autres parlent de colère des ancêtres. Sa société l’accuse.
« Nous avons tout essayé. Les incantations, les bains à base de plantes, les amulettes. Rien ne fonctionnait », confie-t-elle.
Des années passent. Les économies familiales s’épuisent. Finalement, la mère trouve une écoute médicale plus spécialisée à la Polyclinique centrale de Bujumbura, puis à l’hôpital Roi Khaled. Des examens approfondis sont réalisés.
Le diagnostic est posé : hémophilie. Mais le retard dans la prise en charge a laissé des séquelles. À force d’hémorragies répétées au niveau des articulations, l’enfant peine à marcher. Il a dû redoubler sa troisième année primaire, incapable de se rendre régulièrement à l’école.
Comme pour la famille Niyonkuru, l’histoire de Blandine Kabanegeye révèle les failles d’un système où l’hémophilie reste mal connue, souvent confondue avec d’autres pathologies, et parfois interprétée à travers le prisme des croyances.
« Il n’existe aucun laboratoire spécialisé dans le pays. Les tests de coagulation de base ne suffisent pas pour confirmer l’hémophilie et en déterminer le type. Il n’y a pas de médecins spécialisés ni de laboratoires équipés pour différencier les hémophilies A et B ni de médicaments. Les risques sont nombreux : perte de patients ou handicap articulaire permanent. Sur plus de 2 000 patients que l’association devrait recenser selon la prévalence à la naissance , nous n’en comptons que 19 dont 18 en vie et un décès », précise M. Niyonkuru.
Un gouffre financier pour les familles
Pour les familles burundaises, l’hémophilie n’est pas seulement une épreuve médicale. C’est une catastrophe économique. Une seule injection de facteur de coagulation peut atteindre plusieurs centaines de dollars, dans un pays où le revenu mensuel moyen avoisine une vingtaine de dollars.
Mme Kabanegeye décrit un quotidien épuisant, rythmé par des allers-retours à l’hôpital jusqu’à trois fois par semaine. « Nous ne mangions plus qu’un repas par jour », confie-t-elle, la voix triste. Son fils, contraint de redoubler sa troisième année scolaire, ne peut même pas rentrer seul en période de crise. « Ses camarades de classe le portent sur leur dos jusqu’à la maison lorsqu’il présente des crises », raconte-t-elle.
Au-delà des dépenses médicales qui engloutissent les économies familiales, la maladie prive les parents de toute possibilité de travail. Maintenir une activité génératrice de revenus est impossible lorsque l’enfant nécessite une attention permanente. « Le système de santé burundais est impuissant face à l’hémophilie. Aucun registre national n’existe, aucun suivi n’est assuré. Les patients doivent se procurer eux-mêmes les traitements, souvent à l’étranger. L’État concentre ses efforts sur le paludisme, le VIH, la tuberculose et la malnutrition », déplore Gilbert Niyonkuru.
La Sobuh compte vingt-trois membres, majoritairement des hommes, en grande partie des enfants, dans un pays où la prévalence de l’hémophilie A est estimée à 1 cas pour 5 000. Les concentrés de facteurs de coagulation, donnés par la Fédération mondiale de l’hémophilie, sont gratuits mais rares. Les frais annexes- transport, dédouanement, consultations, injections- conjugués à la pauvreté généralisée, freinent l’accès aux médicaments au Burundi. Sans médecins formés ni équipements adéquats, les diagnostics tardifs aggravent les complications articulaires et hémorragiques, et perpétuent l’exclusion sociale ainsi que la mortalité infantile précoce a indiqué Mr Niyonkuru.
La taille de la population compte
Si la maladie touche environ une personne sur 10 000 au Burundi, chaque pays d’Afrique de l’Est devrait compter des centaines de patients, qu’ils soient diagnostiqués ou non. « Le nombre de patients dépend de la taille de la population du pays », rappelle Dr Rwezaula.
Le diagnostic nécessite des capacités de laboratoire concentrées dans la capitale et les centres de référence. « Il requiert des tests de coagulation, et de nombreux hôpitaux ruraux n’en disposent pas », rappelle-t-elle. « La plupart des spécialistes formés sont concentrés dans les hôpitaux nationaux et tertiaires », ajoute-t-elle.
Il en résulte un système en forme de pyramide : un sommet bien équipé dans la capitale, et une base très large d’établissements sous-dotés dans les districts ruraux. Pour une maladie dont le diagnostic précoce peut prévenir l’invalidité et la mort, cette configuration est catastrophique. Le Burundi est rarement mentionné dans les débats mondiaux sur l’hémophilie, mais il n’échappe probablement pas aux estimations internationales
Le traitement existe, mais il reste hors de portée
Les soins modernes de l’hémophilie figurent parmi les grandes réussites de la médecine. Dans les pays à revenu élevé, les patients vivent longtemps avec peu de complications, grâce à la prophylaxie et à un accès régulier aux concentrés de facteurs.
En Afrique de l’Est, ces mêmes médicaments existent, mais ils sont rarement accessibles. « La plupart des pays africains n’achètent pas de concentrés de facteurs car ils sont trop chers », fait savoir Dr Rwezaula. « Le traitement approprié consiste à remplacer le facteur de coagulation manquant. Lorsque les facteurs ne sont pas disponibles, nous utilisons des produits sanguins tels que le plasma frais congelé. Le cryoprécipité peut également être utilisé, en particulier pour l’hémophilie A », indique-t-elle. Mais, il s’agit d’un compromis. Les produits sanguins contiennent les facteurs de coagulation en concentration plus faible. Ce qui impose des volumes importants et des perfusions répétées. « Ils présentent des risques d’infections transmises par transfusion, notamment l’hépatite et le VIH », rappelle-t-elle.
Dr Rwezaula évoque également l’arrivée de traitements à action prolongée et de thérapies sans facteur comme l’Emicizumab, injectés par voie sous-cutanée et capables de prévenir les saignements pendant plusieurs semaines et une thérapie génétique. Mais leur accès reste limité en Afrique, reconnaît-elle.
Les changements atmosphériques affectent le stockage
Dans les débats sur le changement climatique et la santé, l’hémophilie est rarement évoquée. Pourtant, elle devrait l’être. En effet, la maladie reste génétique. Le climat n’en est pas la cause. Mais, la hausse des températures et l’instabilité énergétique menacent les systèmes qui maintiennent les patients en vie. Cette maladie génétique nécessite un traitement dépendant d’une chaîne du froid stable et d’un accès continu à l’électricité – deux ressources que la crise climatique rend de plus en plus précaires.
La question centrale est celle du stockage. « Les concentrés de facteurs doivent être conservés entre 2 et 8 degrés Celsius », explique Dr Rwezaula. Cela suppose des réfrigérateurs fonctionnels, une alimentation électrique fiable et une chaîne du froid intacte, du transport international jusqu’au patient. Dans de nombreuses régions d’Afrique de l’Est, ces conditions ne peuvent pas être garanties.
Les vagues de chaleur, la hausse des températures et l’approvisionnement irrégulier en électricité compliquent encore le stockage. Certaines cliniques rurales ne disposent d’aucune réfrigération, des hôpitaux subissent des coupures fréquentes, et les patients vivent loin des centres qui stockent les concentrés. « La distance qui sépare les hôpitaux est un risque majeur, car les hémorragies sont des urgences », souligne Dr Rwezaula.
Pour y faire face, son équipe forme les familles à des techniques artisanales de refroidissement utilisant de l’eau et des matériaux locaux, inspirées des méthodes appliquées à d’autres produits biologiques sensibles à la chaleur. Mais, le simple fait que les familles doivent improviser révèle la vulnérabilité des soins face aux chocs climatiques et à l’insécurité énergétique.
Des organisations comme la World Federation of Hemophilia et la Health Care Without Harm appellent à intégrer ces défis dans les politiques climatiques. Une étude publiée dans The Lancet Planetary Health souligne que le réchauffement planétaire menace déjà les chaînes d’approvisionnement en sang et produits dérivés, rendant urgente la construction de systèmes de santé résilients au climat.
Jusqu’à 100 000 dollars par patient et par an
« L’hémophilie est rare, mais elle est extrêmement coûteuse », poursuit Dr Rwezaula. Les estimations mondiales évaluent le coût du traitement d’un patient à environ 100 000 dollars par an dans certains contextes. Même si ce coût varie selon les pays et les modèles de prise en charge, le message est clair : les soins restent hors de portée pour la grande majorité des familles.
Elle fait observer que « les familles n’ont pas les moyens de payer. Les gouvernements ont également du mal à y faire face. » C’est pourquoi le soutien des donateurs est devenu essentiel pour le traitement de l’hémophilie en Afrique. Mais ce modèle est insoutenable. « Nous ne pouvons pas compter éternellement sur les donateurs », insiste-t-elle.
L’avertissement de Dr Rwezaula prend une tonalité plus urgente dès qu’il est question de politique mondiale. L’aide internationale aux systèmes de santé évolue. Dans certains contextes, les financements diminuent, les programmes se restructurent, et les priorités changent.
Pour les pays qui dépendent des dons, les conséquences sont lourdes. « Si les dons diminuent, les conséquences pour les patients pourraient être catastrophiques », dit-elle. Lorsque les concentrés de facteurs cessent d’arriver, les patients ne font pas seulement face à l’inconfort, mais à la mort. Les hôpitaux reviennent aux transfusions de plasma, avec un risque d’infection plus élevé. Les familles vendent leurs biens, les enfants abandonnent l’école, et les hémorragies articulaires entraînent des handicaps durables.
À l’hôpital national Muhimbili, Dr Rwezaula témoigne de la charge clinique liée à l’hémophilie. « Le traitement approprié consiste à remplacer le facteur de coagulation manquant », réitère-t-elle. Mais, là encore, « la plupart des pays africains n’achètent pas de concentrés de facteurs car ils sont trop chers ». Et de rappeler que « de nombreux pays dépendent des dons » notamment ceux de la Fédération mondiale de l’hémophilie.
Gilbert Niyonkuru résume les conséquences pour les familles. « L’hémophilie crée une grande détresse psychologique et épuise financièrement les familles, car, les patients doivent recevoir deux à trois injections par semaine, sans bénéficier de soins gratuits. » Il appelle à une action politique. « Le gouvernement devrait fournir les médicaments nécessaires à la prise en charge des malades qui restent dans une situation critique faute de traitements. »
La Sobuh, de son côté, fonctionne essentiellement grâce aux cotisations de familles pauvres. Elle organise des séances de sensibilisation dans les écoles, les centres de santé et à travers les radios communautaires. Mais, toucher l’ensemble du pays reste impossible avec des moyens aussi limités.
Des achats regroupés
Les recommandations de Dr Rwezaula sont sans équivoque. Les gouvernements doivent d’abord commencer à acheter des concentrés de facteurs, même progressivement. « Des achats groupés régionaux en Afrique de l’Est pourraient réduire les coûts », affirme-t-elle. La décentralisation du diagnostic est également indispensable. Les tests de coagulation ne doivent pas rester limités aux hôpitaux nationaux, et les professionnels de santé de tous les districts doivent être formés pour suspecter et diagnostiquer l’hémophilie. Enfin, la stigmatisation doit être combattue par l’éducation du public. « La sensibilisation par les médias ainsi que la formation des patients et de la communauté dans son ensemble sont essentielles pour réduire la stigmatisation », estime -t-elle.
Au Burundi – comme cela a été par ailleurs établi en Tanzanie, au Kenya et en Ouganda- les priorités sont claires : développer une stratégie nationale sur les maladies rares, instaurer la gratuité des soins pour les patients hémophiles, créer des centres de référence équipés, établir un registre national des patients et mener des campagnes de sensibilisation à grande échelle.
« Le gouvernement devrait fournir les médicaments nécessaires à la prise en charge des malades qui restent dans une situation critique faute de traitements », appelle Gilbert Niyonkuru.
Ce reportage a été réalisé sous le financement de la Fondation Ipsen . NPF est seule responsable du contenu.